Liên Thông Dữ Liệu Y Tế: Vai Trò Cầu Nối Của Bệnh Viện Trong Kỷ Nguyên Số Hóa
Giới Thiệu
Chuyển đổi số trong lĩnh vực y tế không còn là xu hướng mà đã trở thành nhu cầu sống còn đối với mọi bệnh viện, phòng khám và trung tâm y tế. Một trong những trụ cột quan trọng nhất của chuyển đổi số y tế là liên thông dữ liệu giữa các hệ thống công nghệ thông tin như HIS (Hospital Information System), PACS (Picture Archiving and Communication System), RIS (Radiology Information System), LIS (Laboratory Information System) và các nền tảng quản lý bệnh án điện tử (EMR/EHR).
Tuy nhiên, thực tế triển khai tại Việt Nam cho thấy, nhiều bệnh viện vẫn đang gặp khó khăn trong việc kết nối các hệ thống này, dẫn đến tình trạng “cô lập dữ liệu”, lãng phí nguồn lực và giảm hiệu quả chăm sóc sức khỏe. Vậy đâu là giải pháp? Bài viết này sẽ phân tích sâu vai trò cầu nối của bệnh viện, các lợi ích của liên thông dữ liệu, các rào cản kỹ thuật và quản lý, đồng thời đề xuất những bước đi thực tế giúp bệnh viện chủ động kết nối các bên liên quan để xây dựng hệ sinh thái dữ liệu y tế hiện đại, bền vững.
1. Liên Thông Dữ Liệu Y Tế Là Gì? Tại Sao Là Xu Hướng Tất Yếu?
1.1. Định Nghĩa Liên Thông Dữ Liệu Y Tế
Liên thông dữ liệu y tế là quá trình trao đổi, tích hợp và sử dụng thông tin giữa các hệ thống công nghệ thông tin khác nhau trong bệnh viện và giữa các bệnh viện với nhau. Điều này đảm bảo thông tin bệnh nhân, kết quả xét nghiệm, hình ảnh chẩn đoán, đơn thuốc và các dữ liệu lâm sàng luôn được cập nhật, đồng bộ và truy xuất dễ dàng, phục vụ tối ưu cho công tác khám chữa bệnh.
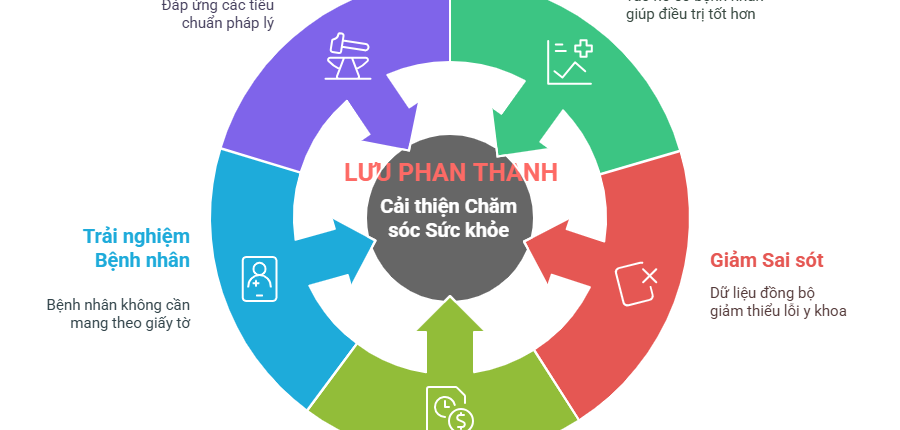
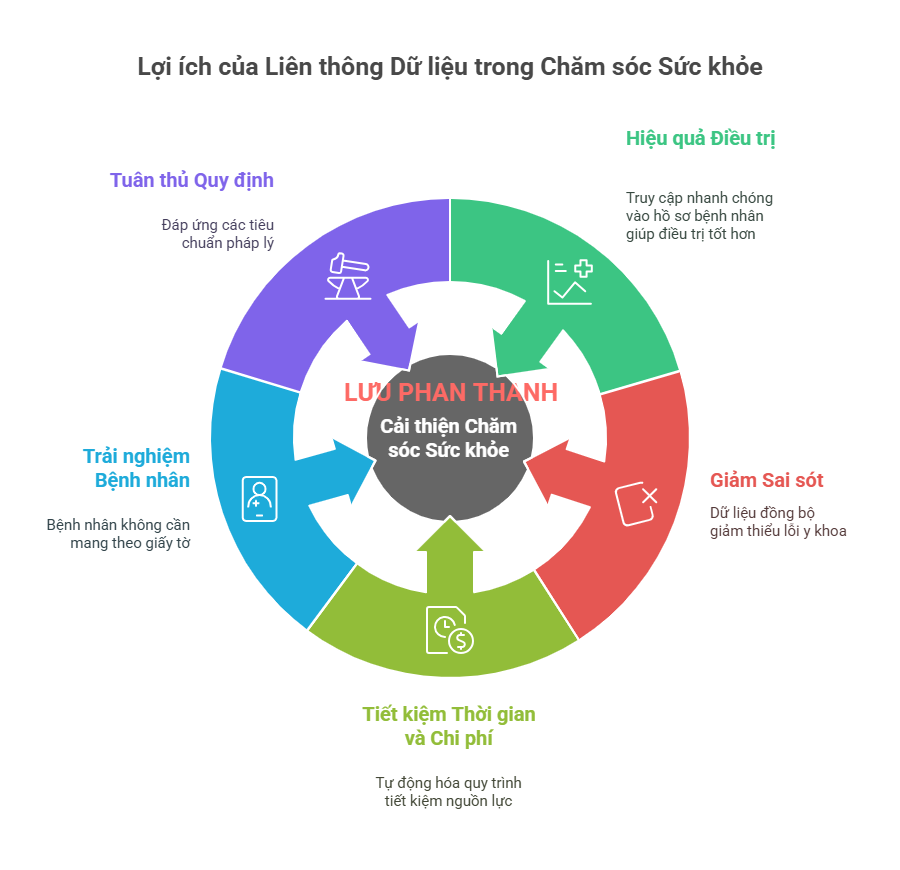
1.2. Vai Trò Sống Còn Của Liên Thông Dữ Liệu
Tăng hiệu quả điều trị: Bác sĩ có thể truy cập toàn bộ hồ sơ bệnh án, hình ảnh, xét nghiệm của bệnh nhân chỉ với vài thao tác, giảm nguy cơ bỏ sót thông tin quan trọng.
Giảm sai sót y khoa: Khi dữ liệu được đồng bộ, nguy cơ nhầm lẫn thông tin, trùng lặp xét nghiệm hoặc kê đơn sai giảm rõ rệt.
Tiết kiệm thời gian và chi phí: Quy trình nhập liệu thủ công, in ấn phim, sao lưu hồ sơ giấy được tự động hóa, tối ưu hóa nguồn lực nhân sự.
Nâng cao trải nghiệm bệnh nhân: Bệnh nhân không cần mang theo nhiều giấy tờ, kết quả xét nghiệm khi chuyển viện hoặc tái khám.
Tuân thủ quy định pháp luật: Đáp ứng yêu cầu của Bộ Y tế về chuẩn hóa và liên thông dữ liệu y tế quốc gia.
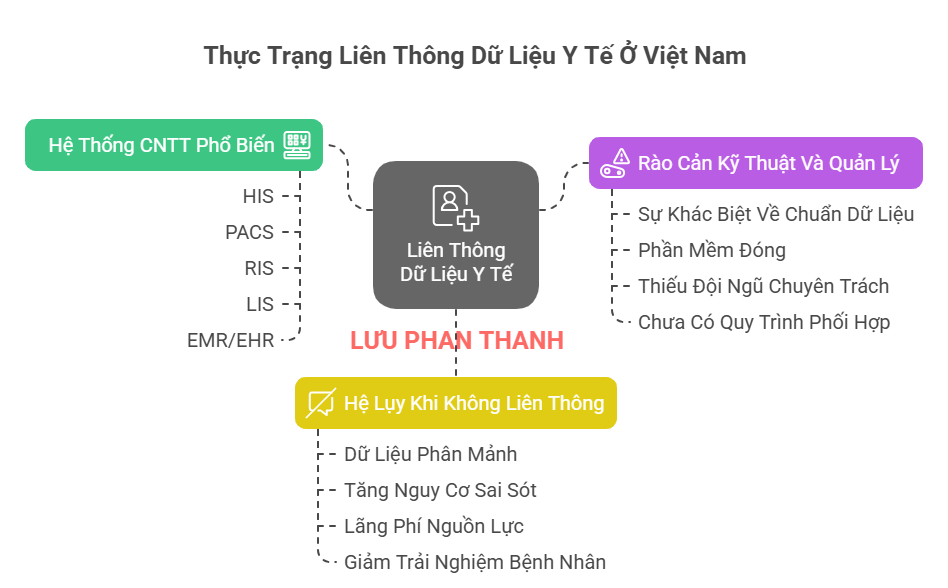
2. Thực Trạng Liên Thông Dữ Liệu Y Tế Ở Việt Nam
2.1. Những Hệ Thống CNTT Phổ Biến Trong Bệnh Viện
HIS (Hospital Information System): Quản lý toàn bộ quy trình khám chữa bệnh, hành chính, tài chính, kho dược.
PACS (Picture Archiving and Communication System): Lưu trữ, quản lý và chia sẻ hình ảnh y tế (X-quang, CT, MRI, siêu âm…).
RIS (Radiology Information System): Quản lý quy trình chẩn đoán hình ảnh, lên lịch, báo cáo kết quả.
LIS (Laboratory Information System): Quản lý xét nghiệm, lưu trữ và trả kết quả.
EMR/EHR (Electronic Medical Record/Health Record): Bệnh án điện tử, tổng hợp dữ liệu đa chiều về bệnh nhân.
2.2. Rào Cản Kỹ Thuật Và Quản Lý
Sự khác biệt về chuẩn dữ liệu: Nhiều hệ thống sử dụng các chuẩn khác nhau (DICOM, HL7, FHIR, XML, JSON, CSV…), gây khó khăn cho việc tích hợp.
Phần mềm đóng, thiếu API mở: Một số nhà cung cấp giải pháp chỉ cho phép truy cập dữ liệu qua giao diện người dùng, không hỗ trợ API hoặc chuẩn kết nối quốc tế.
Thiếu đội ngũ chuyên trách tích hợp: Phần lớn bệnh viện chưa có bộ phận chuyên về tích hợp hệ thống, dẫn đến phụ thuộc vào nhà cung cấp.
Chưa có quy trình phối hợp giữa các bên: Mỗi hệ thống do một đơn vị quản lý, thiếu cơ chế trao đổi thông tin, xử lý sự cố chung.
2.3. Hệ Lụy Khi Không Liên Thông Dữ Liệu
Dữ liệu phân mảnh, trùng lặp: Một bệnh nhân có thể có nhiều mã số khác nhau ở các hệ thống, gây khó khăn trong quản lý và truy xuất.
Tăng nguy cơ sai sót: Thông tin không đồng bộ dẫn đến chẩn đoán thiếu chính xác, kê đơn lặp lại, xét nghiệm không cần thiết.
Lãng phí nguồn lực: Nhân viên phải nhập liệu nhiều lần, in ấn, chuyển giao hồ sơ giấy tờ thủ công.
Giảm trải nghiệm bệnh nhân: Bệnh nhân phải chờ đợi lâu, mang vác nhiều giấy tờ, kết quả xét nghiệm khi chuyển khoa hoặc chuyển viện.
3. PACS Có Thể Làm Gì Khi Không Kết Nối Được Với HIS?
3.1. Tính Năng PACS Vận Hành Độc Lập
Ngay cả khi không kết nối với HIS, hệ thống PACS vẫn có thể đảm nhiệm nhiều chức năng quan trọng trong bệnh viện:
Tiếp nhận và lưu trữ hình ảnh y tế: PACS nhận hình ảnh trực tiếp từ các máy chẩn đoán (CT, MRI, X-quang…) qua chuẩn DICOM.
Quản lý và hiển thị hình ảnh: PACS cung cấp giao diện xem ảnh, các công cụ xử lý hình ảnh (windowing, zoom, đo đạc, dựng 3D…).
Tìm kiếm và tra cứu ảnh: Cho phép tìm kiếm theo mã bệnh nhân, loại hình ảnh, ngày chụp… (dù phải nhập liệu thủ công).
Chia sẻ hình ảnh nội bộ: Gửi ảnh tới các workstation, xuất CD/DVD, chia sẻ qua web viewer.
Bảo mật và kiểm soát truy cập: Mã hóa dữ liệu, phân quyền người dùng, ghi nhật ký truy cập.
Sao lưu và phục hồi dữ liệu: Hỗ trợ backup, phục hồi, đảm bảo an toàn dữ liệu hình ảnh.
3.2. Hạn Chế Khi PACS Không Liên Thông HIS
Nhập liệu thủ công: Tăng nguy cơ nhập sai thông tin bệnh nhân, mất thời gian.
Thiếu thông tin lâm sàng: Bác sĩ chẩn đoán hình ảnh không có đủ dữ liệu bệnh sử, dị ứng, đơn thuốc…
Không tự động hóa quy trình: Quy trình lên lịch, trả kết quả, đối chiếu dữ liệu phải thực hiện thủ công.
Khó khăn khi chuyển viện: Dữ liệu hình ảnh không đồng bộ với bệnh án tổng thể, gây khó khăn khi bệnh nhân chuyển viện hoặc khám lại.
4. Lợi Ích Khi Liên Thông PACS Với HIS, RIS, LIS
4.1. Đối Với Bệnh Viện
Tối ưu hóa quy trình vận hành: Tự động hóa từ khâu tiếp nhận, chỉ định chẩn đoán, lên lịch, trả kết quả, lưu trữ và truy xuất dữ liệu.
Giảm chi phí vận hành: Tiết kiệm thời gian, nhân lực, vật tư in ấn, giảm lỗi nhập liệu.
Nâng cao chất lượng dịch vụ: Phản hồi nhanh, chính xác, tăng sự hài lòng của bệnh nhân.
Tăng hiệu quả quản lý: Dễ dàng thống kê, báo cáo, phân tích dữ liệu phục vụ quản trị và ra quyết định.
4.2. Đối Với Bác Sĩ
Truy cập dữ liệu đa chiều: Xem toàn bộ hồ sơ bệnh án, kết quả xét nghiệm, hình ảnh chẩn đoán trên một giao diện duy nhất.
Hỗ trợ chẩn đoán chính xác: Có đầy đủ thông tin lâm sàng, tiền sử bệnh, giúp đưa ra quyết định điều trị tối ưu.
Hợp tác liên khoa, hội chẩn từ xa: Dễ dàng chia sẻ dữ liệu cho các chuyên gia, bác sĩ khác để hội chẩn, tư vấn.
4.3. Đối Với Bệnh Nhân
Giảm thời gian chờ đợi: Quy trình khám chữa bệnh nhanh gọn, không phải di chuyển nhiều lần giữa các phòng ban.
Bảo mật thông tin cá nhân: Dữ liệu được lưu trữ an toàn, chỉ người có thẩm quyền mới truy cập.
Tiện lợi khi chuyển viện: Hồ sơ bệnh án, hình ảnh, kết quả xét nghiệm được đồng bộ, dễ dàng chuyển giao cho các cơ sở y tế khác.
5. Vai Trò Cầu Nối Của Bệnh Viện Trong Liên Thông Dữ Liệu
5.1. Bệnh Viện Là Chủ Thể Trung Tâm
Chủ động xác định nhu cầu: Bệnh viện là nơi hiểu rõ nhất về quy trình vận hành, nhu cầu trao đổi dữ liệu giữa các khoa/phòng.
Làm việc với nhiều nhà cung cấp: Bệnh viện thường sử dụng phần mềm của nhiều đơn vị khác nhau, cần chủ động yêu cầu các bên tuân thủ chuẩn kết nối.
Đảm bảo tuân thủ pháp lý: Bệnh viện chịu trách nhiệm trước pháp luật về an toàn, bảo mật và tính toàn vẹn của dữ liệu y tế.
5.2. Kết Nối Các Bên Liên Quan
Nhà cung cấp phần mềm (vendor): Đề xuất, đàm phán, yêu cầu hỗ trợ API, chuẩn HL7, FHIR, DICOMweb…
Cơ quan quản lý nhà nước: Tham gia xây dựng, đóng góp ý kiến cho các tiêu chuẩn, quy định liên thông dữ liệu.
Nhân viên y tế: Đào tạo, hướng dẫn sử dụng hệ thống tích hợp, thu thập phản hồi để cải tiến quy trình.
Bệnh nhân: Truyền thông, giải thích lợi ích của liên thông dữ liệu, bảo vệ quyền riêng tư.
5.3. Tổ Chức Các Cuộc Họp, Hội Thảo Kết Nối
Tổ chức workshop, hội thảo kỹ thuật: Mời các bên liên quan cùng trao đổi, thảo luận về giải pháp tích hợp, chia sẻ kinh nghiệm thực tiễn.
Thành lập ban chỉ đạo liên thông dữ liệu: Gồm đại diện lãnh đạo, CNTT, các khoa/phòng, vendor, cơ quan quản lý.
Xây dựng kế hoạch, lộ trình thực hiện: Đặt mục tiêu, phân công nhiệm vụ, theo dõi tiến độ, đánh giá kết quả.
6. Khuyến Nghị: Bệnh Viện Cần Chủ Động Làm Gì Để Liên Thông Dữ Liệu Thành Công?
6.1. Lựa Chọn Giải Pháp Công Nghệ Mở, Hỗ Trợ Chuẩn Quốc Tế
Ưu tiên phần mềm hỗ trợ API mở: Cho phép kết nối, trao đổi dữ liệu dễ dàng với các hệ thống khác.
Áp dụng chuẩn HL7, FHIR, DICOM, DICOMweb: Đảm bảo tương thích, dễ dàng mở rộng, tích hợp về sau.
Sử dụng middleware tích hợp: Ví dụ Mirth Connect, InterSystems Ensemble… giúp chuyển đổi dữ liệu giữa các định dạng khác nhau.
6.2. Đầu Tư Đội Ngũ CNTT Chuyên Trách Tích Hợp
Tuyển dụng, đào tạo nhân sự: Có kiến thức về chuẩn dữ liệu y tế, kỹ năng lập trình, tích hợp hệ thống.
Xây dựng quy trình phối hợp: Giữa CNTT, các khoa/phòng, vendor, đảm bảo xử lý sự cố nhanh chóng, hiệu quả.
6.3. Đảm Bảo An Ninh, Bảo Mật Dữ Liệu
Mã hóa dữ liệu: Sử dụng AES-256, SSL/TLS cho dữ liệu truyền tải và lưu trữ.
Phân quyền truy cập: Kiểm soát chặt chẽ, chỉ người có thẩm quyền mới được truy cập dữ liệu nhạy cảm.
Ghi nhật ký truy cập: Theo dõi, phát hiện và xử lý kịp thời các sự cố bảo mật.
6.4. Tham Gia Đóng Góp Xây Dựng Tiêu Chuẩn Quốc Gia
Hợp tác với Bộ Y tế, Sở Y tế: Góp ý, thử nghiệm các tiêu chuẩn, quy định về liên thông dữ liệu.
Chia sẻ kinh nghiệm thực tiễn: Đưa ra các bài học, mô hình thành công để nhân rộng trong toàn ngành.
7. Case Study: Bệnh Viện Đa Khoa Xây Dựng Hệ Sinh Thái Liên Thông Dữ Liệu Thành Công
7.1. Thực Trạng Ban Đầu
Sử dụng 5 hệ thống phần mềm khác nhau, không đồng bộ dữ liệu.
Nhân viên phải nhập liệu nhiều lần, mất thời gian, dễ sai sót.
Khó khăn khi tổng hợp báo cáo, thống kê, chuyển viện.
7.2. Giải Pháp Được Triển Khai
Thành lập ban chỉ đạo liên thông dữ liệu, gồm lãnh đạo, CNTT, các khoa/phòng, vendor.
Lựa chọn giải pháp middleware tích hợp, chuẩn hóa dữ liệu về HL7, FHIR, DICOM.
Đào tạo nhân viên, xây dựng quy trình phối hợp, xử lý sự cố.
Đầu tư hạ tầng bảo mật, mã hóa, phân quyền truy cập.
7.3. Kết Quả Đạt Được
100% dữ liệu bệnh nhân, hình ảnh, xét nghiệm được đồng bộ giữa các hệ thống.
Thời gian xử lý hồ sơ bệnh án giảm 60%, tỷ lệ sai sót nhập liệu giảm 90%.
Dễ dàng tổng hợp báo cáo, thống kê, phục vụ quản lý, nghiên cứu khoa học.
Bệnh nhân hài lòng, đánh giá cao trải nghiệm khám chữa bệnh hiện đại.
8. Kết Luận: Liên Thông Dữ Liệu – Nền Tảng Cho Y Tế Hiện Đại
Liên thông dữ liệu y tế không chỉ là yêu cầu kỹ thuật mà còn là xu hướng tất yếu để nâng cao chất lượng dịch vụ, tối ưu hóa vận hành, bảo đảm quyền lợi bệnh nhân và tuân thủ quy định pháp luật. Để thành công, bệnh viện cần chủ động đóng vai trò cầu nối, kết nối các bên liên quan, lựa chọn giải pháp công nghệ mở, đầu tư đội ngũ chuyên trách và xây dựng quy trình phối hợp hiệu quả.
Hãy hành động ngay hôm nay để xây dựng hệ sinh thái dữ liệu y tế hiện đại, bền vững, vì sức khỏe cộng đồng và sự phát triển của ngành y tế Việt Nam!
Trải nghiệm miễn phí
💡 Đặc biệt: Chúng tôi cung cấp chương trình dùng thử miễn phí 3 tháng dành cho các bệnh viện, phòng khám tại Việt Nam! Đây là cơ hội tuyệt vời để bạn trải nghiệm toàn bộ tính năng của VR-PACS mà không cần lo lắng về chi phí ban đầu.
📌 Hãy liên hệ ngay hôm nay để khám phá cách VR-PACS có thể thay đổi cách vận hành của bệnh viện bạn:
Website: https://phanthanh.id.vn / https://plm.id.vn
Facebook: https://www.facebook.com/thanhpacs
LinkedIn: https://www.linkedin.com/in/thanhpacs
Gọi ngay: +84 976-099-099 hoặc email: lpthanh.plm@gmail.com
Tài Liệu Tham Khảo
Bộ Y tế, Nghị định 46/2023/NĐ-CP về quản lý, kết nối và chia sẻ dữ liệu y tế.
Hiệp hội Y tế số Việt Nam, Báo cáo chuyển đổi số ngành y tế 2024.
Tổng cục Dân số, Khảo sát thực trạng CNTT bệnh viện 2023.
HL7 International, FHIR Standard Overview.
DICOM Standards Committee, DICOMweb Overview.
Mirth Connect Integration Engine Documentation.

Experienced in Healthcare IT, I specialize in implementing and optimizing PACS, HIS/RIS, and HL7-FHIR interoperability to enhance efficiency and patient care. My expertise includes:
✔ PACS Solutions – Streamlining medical image storage, communication, and integration with HIS/RIS & HL7-FHIR systems – Ensuring seamless data exchange across healthcare systems.
Passionate about digital transformation in healthcare, I help organizations improve connectivity and operations. Let’s connect!
Luu Phan Thanh (Tyler) Solutions Consultant at PACS Ecosystem Mobile +84 976 099 099
Web www.plm.id.vn Email tyler.luu@plm.id.vn / lpthanh.plm@gmail.com
